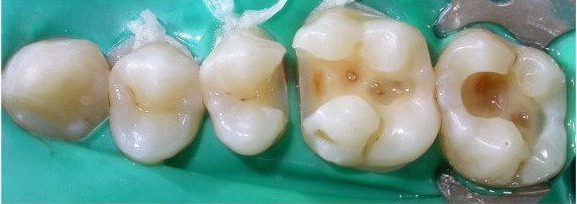
Carie Dentale e Otturazione: Diagnosi, Cura e Prevenzione
Indice
Introduzione
 La carie dentale rappresenta una delle patologie più diffuse al mondo, che colpisce oltre il 90% della popolazione almeno una volta nella vita. Si tratta di un processo distruttivo progressivo che, se non intercettato e trattato tempestivamente, può compromettere irrimediabilmente la salute del dente, causare dolore intenso e portare alla necessità di trattamenti complessi come la devitalizzazione o addirittura l’estrazione. Presso lo Studio Resta di Gioia del Colle, nell’area metropolitana di Bari, trattiamo quotidianamente la carie dentale utilizzando tecnologie moderne e materiali biocompatibili di ultima generazione, con l’obiettivo di preservare il tessuto dentale sano e ripristinare funzionalità ed estetica del sorriso.
La carie dentale rappresenta una delle patologie più diffuse al mondo, che colpisce oltre il 90% della popolazione almeno una volta nella vita. Si tratta di un processo distruttivo progressivo che, se non intercettato e trattato tempestivamente, può compromettere irrimediabilmente la salute del dente, causare dolore intenso e portare alla necessità di trattamenti complessi come la devitalizzazione o addirittura l’estrazione. Presso lo Studio Resta di Gioia del Colle, nell’area metropolitana di Bari, trattiamo quotidianamente la carie dentale utilizzando tecnologie moderne e materiali biocompatibili di ultima generazione, con l’obiettivo di preservare il tessuto dentale sano e ripristinare funzionalità ed estetica del sorriso.
La buona notizia è che la carie è una malattia largamente prevenibile attraverso corrette abitudini di igiene orale domiciliare, un’alimentazione equilibrata e controlli periodici dal dentista. Quando però si sviluppa, richiede un intervento professionale immediato: l’otturazione dentale (o restauro conservativo) permette di arrestare il processo carioso, rimuovere il tessuto infetto e ricostruire la porzione di dente perduta, restituendo al paziente un dente completamente funzionale ed esteticamente indistinguibile da quello originale.
CURA LE TUE CARIE
Cos’è la Carie Dentale: Definizione e Meccanismo
La carie dentale è una malattia infettiva multifattoriale che provoca la progressiva demineralizzazione e distruzione dei tessuti duri del dente (smalto, dentina e cemento radicolare). Il termine “multifattoriale” indica che la carie non ha una causa unica, ma deriva dall’interazione di più fattori che agiscono contemporaneamente: batteri cariogeni presenti nella placca dentale, substrati fermentabili (zuccheri), fattori legati all’ospite (qualità dello smalto, flusso salivare) e tempo.
Il Ruolo dei Batteri Cariogeni
Il principale responsabile della carie è lo Streptococcus mutans, batterio che colonizza la superficie dentale organizzandosi in biofilm complessi (la placca batterica) insieme ad altre specie microbiche. Questi microrganismi metabolizzano gli zuccheri presenti negli alimenti, producendo come scarto acidi organici (principalmente acido lattico) che abbassano localmente il pH del cavo orale, portandolo sotto il valore critico di 5,5.
Quando il pH scende sotto questa soglia critica, si innesca il processo di demineralizzazione: gli acidi sciolgono i cristalli di idrossiapatite (il minerale che costituisce smalto e dentina), provocando la perdita di calcio e fosfato dalla struttura dentale. Se questo fenomeno si ripete con frequenza e intensità superiore alla capacità riparativa della saliva, si forma una vera e propria cavità cariosa.
Le Zone a Maggior Rischio
I batteri cariogeni si annidano preferenzialmente in aree del dente difficilmente detergibili con lo spazzolamento quotidiano:
- Solchi e fossette della superficie masticante dei molari e premolari, dove la conformazione anatomica crea nicchie profonde che trattengono placca e residui alimentari
- Superfici interprossimali (tra un dente e l’altro), raggiungibili solo con filo interdentale o scovolini
- Colletto gengivale, la zona di passaggio tra corona e radice, particolarmente esposta in caso di recessioni gengivali
- Sotto otturazioni o corone (capsule) esistenti, se queste presentano margini non più perfettamente adattati
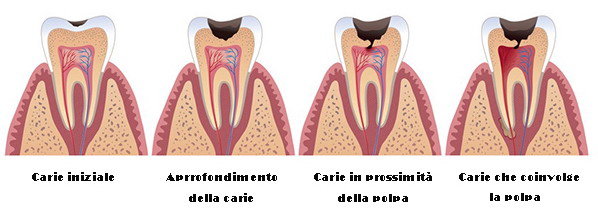
Il Processo Carioso: Dalla White Spot alla Cavità
La carie attraversa diversi stadi evolutivi progressivi:
Stadio 1 – White spot (macchia bianca):
Iniziale demineralizzazione dello smalto che appare opaco e gessoso, senza ancora cavitazione. In questa fase precoce la lesione è reversibile mediante remineralizzazione con fluoro e corretta igiene.
Stadio 2 – Carie dello smalto:
La demineralizzazione progredisce creando una piccola cavità nello smalto. Il dente è ancora asintomatico perché lo smalto non è innervato.
Stadio 3 – Carie della dentina:
I batteri penetrano nella dentina, tessuto più poroso e meno mineralizzato dello smalto. In questa fase compaiono i primi sintomi: sensibilità al freddo, al caldo, ai dolci.
Stadio 4 – Interessamento pulpare:
La carie raggiunge la polpa dentale (nervo) causando pulpite (infiammazione) con dolore intenso spontaneo. A questo punto è necessaria la devitalizzazione.
Stadio 5 – Necrosi e lesioni periapicali:
Se non trattata, la polpa va incontro a necrosi e l’infezione si propaga oltre l’apice della radice, causando ascessi, granulomi e cisti.
Cause della Carie: Perché si cariano i denti?
La carie è una patologia complessa che richiede la presenza contemporanea di più fattori causali. Comprendere queste cause è fondamentale per una prevenzione efficace.
Fattori Primari. La Triade Cariogena:
1)Batteri cariogeni:
Streptococcus mutans e Lactobacilli sono i principali agenti eziologici. Questi batteri aderiscono tenacemente alla superficie dentale formando il biofilm della placca. Senza batteri non può svilupparsi carie.
2)Substrati fermentabili (zuccheri):
I carboidrati fermentabili, specialmente saccarosio, glucosio e fruttosio, costituiscono il nutrimento dei batteri cariogeni. Più frequentemente e più a lungo i denti sono esposti agli zuccheri, maggiore è il rischio di carie. Non è tanto la quantità totale di zuccheri ingeriti quanto la frequenza di assunzione il fattore più critico.
3)Tempo:
La carie è un processo lento che richiede tempo per svilupparsi. Più a lungo i batteri rimangono indisturbati sulle superfici dentali, maggiore sarà il danno cumulativo.
Fattori Predisponenti dell’Ospite
Scarsa o insufficiente igiene orale:
È la causa prevenibile più importante. La rimozione meccanica quotidiana della placca batterica mediante spazzolamento efficace (almeno 2 minuti, due volte al giorno) e uso di filo interdentale/scovolini è fondamentale per prevenire la carie. Presso lo Studio Resta di Gioia del Colle insegniamo ai nostri pazienti le corrette tecniche di igiene domiciliare durante le sedute di pulizia professionale.
Alimentazione cariogena:
Dieta ricca di zuccheri semplici (dolci, caramelle, bevande gassate zuccherate, succhi di frutta), carboidrati raffinati (pane bianco, pasta, crackers) e cibi acidi (agrumi, bevande energetiche) aumenta drasticamente il rischio di carie. Particolarmente dannoso è il consumo frequente di snack zuccherati tra i pasti, che mantiene il pH orale costantemente acido.
Ridotta salivazione:
La saliva svolge molteplici funzioni protettive: neutralizza gli acidi batterici (effetto tampone), favorisce la remineralizzazione dello smalto grazie al calcio e fosfato disciolti, ha azione antimicrobica e autopulente. Condizioni che riducono il flusso salivare (xerostomia) aumentano esponenzialmente il rischio di carie: sindrome di Sjögren, radioterapia della testa-collo, farmaci anticolinergici, antidepressivi, antistaminici, respirazione orale cronica.
Anatomia dentale sfavorevole:
Denti con solchi molto profondi sulla superficie triturante di molari e premolari, affollamento dentale, malposizioni ortodontiche creano zone di ritenzione di placca difficilmente detergibili.
Qualità dello smalto:
Difetti di mineralizzazione dello smalto (amelogenesi imperfetta, fluorosi, ipoplasie) rendono il dente più suscettibile all’attacco acido.
Recessioni gengivali: L’esposizione della radice dentale, ricoperta solo da cemento e dentina (tessuti più vulnerabili dello smalto), aumenta il rischio di carie radicolari, particolarmente frequenti negli anziani e nei pazienti con parodontite.
Fattori Comportamentali e Stile di Vita
Fumo:
Il tabagismo riduce il flusso salivare, favorisce l’accumulo di placca e tartaro, e compromette le difese immunitarie del cavo orale.
Frequenza insufficiente di controlli odontoiatrici:
La diagnosi precoce permette di intercettare la carie negli stadi iniziali quando il trattamento è minimamente invasivo. Controlli semestrali permettono di monitorare le zone a rischio e intervenire tempestivamente.
Sintomi della Carie Dentale: Come Riconoscerla Precocemente

Una delle caratteristiche insidiose della carie è che negli stadi iniziali è completamente asintomatica. Questo rende fondamentali i controlli periodici dal dentista, che può diagnosticare lesioni cariose precoci invisibili al paziente, talvolta rilevabili solo mediante radiografie endorali (bitewing).
Segni Visibili al Paziente
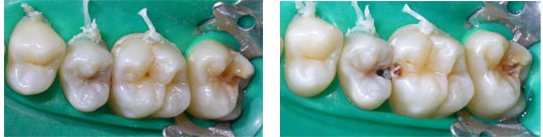
Macchie o discromie: La carie può manifestarsi come aree opache biancastre (white spot), oppure più frequentemente come macchie brunastre, grigio-scure o nere sulla superficie del dente. Queste discromie sono dovute alla demineralizzazione dello smalto e alla penetrazione di pigmenti alimentari e batterici nella struttura porosa del dente cariato. È importante però sottolineare che non tutte le macchie scure sono carie: possono essere depositi di placca e tartaro, macchie da fumo, da tè, caffè, liquirizia, o pigmentazioni da ferro. Solo l’esame professionale, eventualmente preceduto da una pulizia dei denti, può differenziare una vera carie da altri tipi di discromie.
Cavità visibili: Negli stadi avanzati la carie crea vere e proprie cavità nel dente, percepibili con la lingua o visibili allo specchio.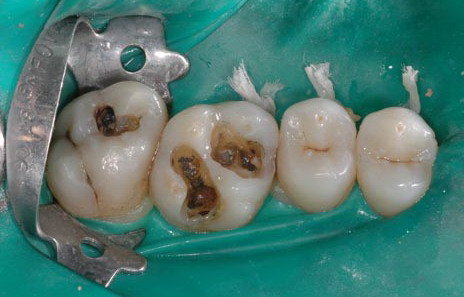
Alitosi persistente: La presenza di carie non trattate, con tessuto dentale in decomposizione e proliferazione batterica, può causare alito cattivo che non si risolve con la normale igiene orale.
Quando la carie determina dolore?
La carie, fino a quando coinvolge solo lo smalto, non dà sintomi in quanto questa zona del dente non è innervata. Se la carie non è curata in questo stadio i batteri ed i loro prodotti tossici raggiungono la polpa dentaria (nervo) e la infiammano in modo irreversibile (pulpite) costringendo il dentista a dover devitalizzare.
Sintomi Soggettivi Percepiti
Sensibilità dentale: È il sintomo più precoce quando la carie raggiunge la dentina. Si manifesta come:
- Sensibilità termica: fastidio o dolore acuto transitorio quando il dente viene a contatto con cibi o bevande fredde, calde
- Sensibilità chimica: dolore al contatto con cibi dolci, salati, acidi (agrumi, aceto)
- Sensibilità meccanica: fastidio durante la masticazione su quel dente, sensazione che un alimento rimanga incastrato sempre nello stesso punto
Questi sintomi sono causati dalla stimolazione delle terminazioni nervose presenti nei tubuli dentinali, canalicoli microscopici che attraversano la dentina collegando la superficie del dente alla polpa.
Dolore spontaneo intenso: Quando la carie raggiunge la polpa dentale (nervo) si sviluppa una pulpite irreversibile, infiammazione acuta che causa dolore spontaneo severo. Il dolore della pulpite ha caratteristiche molto tipiche:
- Spontaneo: insorge senza stimoli apparenti
- Pulsante o martellante: segue il ritmo del battito cardiaco
- Intenso e insopportabile: spesso descritto come “il peggior dolore mai provato”
- Notturno: tipicamente si accentua di notte in posizione supina
- Irradiato: può estendersi a tutta l’emiarcata, all’orecchio, alla tempia, rendendo difficile localizzare il dente responsabile
- Esacerbato dal caldo: caratteristica molto specifica della pulpite irreversibile
- Non responsivo agli analgesici comuni: ibuprofene o paracetamolo danno sollievo solo parziale e temporaneo
La pulpite irreversibile richiede urgentemente la devitalizzazione del dente per eliminare il dolore e salvare il dente dall’estrazione.
Diagnosi Professionale
Durante la visita presso lo Studio Resta di Gioia del Colle, nell’area di Bari, la diagnosi di carie si avvale di:
- Ispezione visiva diretta con specchietti e sonde, possibilmente dopo rimozione professionale di placca e tartaro
- Radiografie endorali (bitewing): fondamentali per diagnosticare carie interprossimali (tra i denti) invisibili ad occhio nudo e per valutare la profondità della lesione
- Test di vitalità pulpare: test termici (freddo) per valutare se la polpa è ancora vitale o necrotica
- Transilluminazione: utilizzo di luce fredda per evidenziare fratture e carie.
Tipi di Carie e Classificazione: Le Diverse Forme
Le carie possono essere classificate secondo diversi criteri: localizzazione anatomica, profondità, velocità di progressione.
Classificazione Anatomica
Carie interprossimale (o interdentale): Si sviluppa nelle superfici di contatto tra denti adiacenti. È la localizzazione più frequente nell’adulto ed è diagnosticabile solo radiograficamente nelle fasi iniziali. Si previene con l’uso quotidiano di filo interdentale o scovolini.
Carie occlusale: Interessa i solchi e le fossette delle superfici masticanti di molari e premolari. È molto frequente nei bambini e adolescenti. Si previene efficacemente con le sigillature dei solchi.
Carie radicolare (o della radice): Si sviluppa sulle superfici radicolari esposte per recessioni gengivali. Tipica degli adulti-anziani con malattia parodontale. Progredisce rapidamente perché cemento e dentina radicolare sono meno resistenti dello smalto coronale.
Carie del colletto (o cervicale): Localizzata nella zona di passaggio tra corona e radice, al margine gengivale. Spesso associata a recessioni gengivali, abrasioni da spazzolamento traumatico, erosioni acide.
Classificazione per Profondità
Carie superficiale: Limitata allo smalto, asintomatica.
Carie media: Estesa alla dentina, con sintomatologia di sensibilità agli stimoli.
Carie profonda (o penetrante): Raggiunge la dentina profonda vicino alla polpa, con sintomi intensi e rischio di evoluzione in pulpite. Richiede otturazioni complesse o intarsi.
Carie complicata: Ha coinvolto la polpa causando pulpite o necrosi. Richiede devitalizzazione.
Classificazione per Attività
Carie attiva: Lesione in fase evolutiva, con tessuto cariato molle, umido, di colore giallastro. Progredisce rapidamente e richiede trattamento immediato.
Carie secca: Lesione che ha smesso di progredire spontaneamente, con tessuto duro, secco, scuro. Può non richiedere trattamento se non è sintomatica e non compromette l’estetica.
Classificazione di Black (Storica ma Ancora Utilizzata)

Il dentista americano G.V. Black nel 1908 propose una classificazione delle cavità cariose in cinque classi basata sulla localizzazione:
- Classe I: Carie di solchi, fossette e fessure di molari, premolari e incisivi
- Classe II: Carie delle superfici interprossimali di molari e premolari
- Classe III: Carie delle superfici interprossimali di incisivi e canini senza coinvolgimento dell’angolo incisale
- Classe IV: Carie delle superfici interprossimali di incisivi e canini con coinvolgimento dell’angolo incisale
- Classe V: Carie del terzo cervicale (colletto) di tutti i denti
Questa classificazione è ancora oggi utilizzata per codificare le otturazioni e comunicare tra professionisti.
Carie Secondaria (o Recidivante)
Si tratta di una nuova carie che si sviluppa ai margini di un’otturazione o restauro preesistente. È causata da infiltrazioni marginali dovute a deterioramento del materiale, distacco parziale dell’otturazione, fratture. È una complicanza frequente che sottolinea l’importanza di controlli periodici e sostituzione tempestiva di restauri obsoleti.
Carie Non Curata: Conseguenze e Complicanze Gravi
Una domanda frequente che riceviamo presso lo Studio Resta di Gioia del Colle riguarda la velocità di progressione della carie: “In quanto tempo una carie peggiora?” La risposta varia in base a molteplici fattori, ma il messaggio fondamentale è che la carie è una patologia progressiva irreversibile che non guarisce spontaneamente e che, se non trattata, porta inevitabilmente a complicanze sempre più gravi.
Evoluzione della Carie Non Trattata
Da carie superficiale a profonda: Una piccola carie dello smalto, se non trattata, progredisce inesorabilmente attraverso la dentina verso la polpa. La velocità dipende da: virulenza batterica, igiene orale, dieta, flusso salivare. In media, una carie dello smalto impiega 1-3 anni per raggiungere la dentina, ma in condizioni sfavorevoli (scarsa igiene, dieta molto cariogena) può progredire in pochi mesi.
Pulpite: Quando i batteri e le loro tossine raggiungono la polpa dentale, questa si infiamma causando la pulpite. Inizialmente reversibile, evolve rapidamente in pulpite irreversibile caratterizzata da dolore insopportabile spontaneo, pulsante, notturno. A questo stadio non è più possibile salvare la vitalità del dente: è necessaria la devitalizzazione per eliminare il dolore e preservare il dente.
Necrosi pulpare: Se la pulpite non viene trattata, la polpa va incontro a morte per ischemia (interruzione del flusso sanguigno in seguito alla compressione dei vasi nella camera pulpare rigida). Paradossalmente il dolore acuto cessa, dando al paziente l’illusione che il problema si sia risolto. In realtà inizia la fase più pericolosa.
Ascesso dentale acuto: I batteri proliferano nella polpa necrotica e si diffondono attraverso i forami apicali nei tessuti periapicali (osso, legamento parodontale, gengiva), causando un’infezione acuta purulenta. I sintomi dell’ascesso includono:
- Dolore intensissimo, continuo, esacerbato dalla masticazione e dalla percussione del dente
- Sensazione di dente “allungato”, che tocca prima degli altri quando si chiude la bocca
- Gonfiore localizzato gengivale o facciale (guancia, labbro)
- Impossibilità di masticare su quel lato
- Febbre, malessere generale
- Nei casi più gravi, trisma (difficoltà ad aprire la bocca), cellulite facciale, linfoadenite
L’ascesso dentale è un’urgenza odontoiatrica che richiede intervento immediato con drenaggio chirurgico, terapia antibiotica sistemica e successiva devitalizzazione del dente causativo.
Lesioni periapicali croniche – Granuloma e Cisti: Se l’infezione pulpare diventa cronica, si sviluppano lesioni infiammatorie all’apice della radice:
- Granuloma dentale: massa di tessuto di granulazione infiammatorio che tenta di circoscrivere l’infezione
- Cisti dentale: evoluzione del granuloma, con formazione di una cavità rivestita da epitelio contenente liquido
Queste lesioni sono generalmente asintomatiche, scoperte casualmente alle radiografie, ma possono raggiungere dimensioni considerevoli (anche diversi centimetri) distruggendo tessuto osseo, spostando denti adiacenti, causando riassorbimento delle radici. Richiedono devitalizzazione o ritrattamento endodontico e, nei casi più complessi, chirurgia apicale (apicectomia).
Distruzione completa del dente ed estrazione: Quando la carie ha distrutto estensivamente la corona e compromesso anche le radici, il dente non è più recuperabile e l’unica opzione è l’estrazione. A questo punto il paziente dovrà affrontare la sostituzione protesica del dente mancante mediante impianto dentale, ponte o protesi mobile, con costi e tempi molto superiori rispetto a una semplice otturazione eseguita tempestivamente.
Complicanze Sistemiche Rare ma Gravi
In casi eccezionali, infezioni dentali non trattate possono diffondersi ai tessuti profondi del collo (angina di Ludwig, mediastinite), al seno cavernoso cerebrale (tromboflebite settica), causare endocardite batterica in pazienti con cardiopatie valvolari, ascessi cerebrali. Sebbene rare, queste complicanze sottolineano l’importanza di non sottovalutare mai un’infezione dentale.
Impatto su Qualità della Vita
Al di là delle complicanze mediche, la carie non trattata impatta pesantemente sulla vita quotidiana: dolore che impedisce di dormire, mangiare, lavorare, concentrarsi; gonfiore facciale con conseguenze estetiche e sociali; necessità di assumere analgesici e antibiotici con possibili effetti collaterali; perdita di giorni lavorativi e scolastici; stress e ansia.
Il messaggio è chiaro: trattare tempestivamente una carie piccola previene sofferenze, complicanze e costi enormemente superiori.
Come si Cura la Carie: L’Otturazione Dentale Moderna
L’otturazione dentale, tecnicamente definita restauro conservativo diretto, rappresenta il trattamento gold standard per la carie dentale quando questa è ancora limitata a smalto e dentina senza coinvolgimento pulpare. Presso lo Studio Resta di Gioia del Colle, in provincia di Bari, eseguiamo otturazioni moderne seguendo i protocolli clinici più aggiornati, con l’obiettivo di garantire restauri duraturi, estetici e biocompatibili.
Preparazione: Anestesia Indolore
Contrariamente a quanto molti pazienti temono, curare una carie oggi è completamente indolore. Ogni otturazione, anche quella per carie superficiali, viene eseguita in anestesia locale profonda. Gli anestetici di ultima generazione hanno potenza elevata, rapido inizio d’azione e durata adeguata.
Per i pazienti particolarmente ansiosi prima dell’anestesia applichiamo gel spray anestetici topici sulla mucosa. Nei casi più complicati da gestire offriamo tecniche di sedazione cosciente con protossido d’azoto.
Un tempo si tentava di curare carie superficiali senza anestesia, ma questa pratica deve essere considerata obsoleta e inappropriata anche se ci sono dentisti che si ostinano a curare ancora senza anestesia. Se non si effettua l’anestesia l’operatore per non causare dolore potrebbe non rimuovere completamente il tessuto infetto, lasciando batteri residui che causano il fallimento precoce dell’otturazione (carie secondaria sotto l’otturazione).
Isolamento con Diga di Gomma: Fondamentale
Dopo l’anestesia si procede al posizionamento della diga di gomma (rubber dam in inglese), presidio assolutamente irrinunciabile per garantire il successo a lungo termine dell’otturazione. Approfondiremo questo tema nella sezione dedicata poco più giù.
Rimozione del Tessuto Cariato
Si procede alla rimozione completa di tutto il tessuto dentale infetto. La dentina cariata si riconosce perché:
- È più scura (giallo-bruna o grigia) rispetto alla dentina sana
- Ha consistenza molle, facilmente rimovibile con gli strumenti
- Non è lucida ma opaca
- Può emanare odore sgradevole
La rimozione deve essere completa e accurata, eliminando tutta la dentina infetta, ma al contempo conservativa, preservando il massimo tessuto sano possibile. Tecniche moderne come la cariodetection (uso di coloranti che evidenziano selettivamente il tessuto cariato) aiutano il dentista in questo compito delicato.
Detersione e Disinfezione della Cavità
Completata la rimozione meccanica del tessuto cariato, la cavità viene accuratamente detersa e disinfettata. Si utilizzano:
- Irrigazione abbondante con acqua sterile per rimuovere detriti
- Disinfettanti specifici come clorexidina che riducono la carica batterica residua
- Asciugatura delicata con aria compressa
Questa fase è cruciale: batteri residui nella cavità possono causare pulpite o carie secondaria.
Adesione: Il Legame Chimico tra Dente e Composito
I materiali compositi moderni non si “appoggiano” meccanicamente nella cavità, ma si legano chimicamente al tessuto dentale mediante sistemi adesivi sofisticati che prevedono l’uso obbligatorio della diga di gomma. Questa tecnologia ha rivoluzionato l’odontoiatria conservativa negli ultimi 30 anni.
Il protocollo adesivo prevede diversi passaggi:
Mordenzatura acida: Applicazione di acido ortofosforico al 37% sullo smalto (30-60 secondi) e sulla dentina (15 secondi). L’acido crea microporosità nelle quali penetrerà la resina adesiva.
Risciacquo e asciugatura controllata: Rimozione completa dell’acido con abbondante acqua e successiva asciugatura.
Applicazione dell’adesivo che penetra nelle microporosità create dalla mordenzatura.
Fotopolimerizzazione: L’adesivo viene polimerizzato (indurito) mediante esposizione a luce blu ad alta intensità per 20-40 secondi.
Questo protocollo crea un legame micromeccanico e chimico tra dente e otturazione che può raggiungere resistenze di 20-30 MegaPascal. Fondamentale: l’adesione funziona solo su superfici perfettamente asciutte, prive di saliva, sangue o fluidi gengivali. Ecco perché la diga di gomma è imprescindibile.
Stratificazione del Composito
Il materiale composito viene inserito nella cavità mediante tecniche di stratificazione incrementale. Questa tecnica permette di creare restauri invisibili che si mimetizzano perfettamente con il dente naturale.
Modellazione Anatomica
Durante la stratificazione, il dentista modella il composito ricreando fedelmente l’anatomia originale del dente: cuspidi, creste marginali, solchi, fossette. Questo non è importante solo esteticamente ma soprattutto funzionalmente: un’anatomia corretta garantisce:
- Distribuzione ottimale delle forze masticatorie
- Corretta occlusione con i denti antagonisti
- Funzione autopulente delle superfici
- Prevenzione di accumuli di placca
Rifinitura e Lucidatura
Completata la fotopolimerizzazione finale, si procede alla rifinitura dell’otturazione con frese diamantate di grana fine e finissima, rimuovendo eccessi di materiale e perfezionando i margini. Una superficie ben lucidata non è solo più estetica, ma anche più resistente all’usura e all’accumulo di placca batterica.
Controllo Occlusale (superficie triturante)
Con carte articolari colorate si verifica che l’otturazione non interferisca con l’occlusione, cioè che il dente trattato combaci correttamente con gli antagonisti senza precontatti che potrebbero causare fastidio o dolore alla masticazione.
Durata della Seduta
Un’otturazione semplice richiede 45-60 minuti, quelle più complesse o multiple anche 90-120 minuti. Il tempo è necessario per eseguire correttamente tutti i passaggi senza fretta, garantendo un risultato duraturo. Ovviamente la tempistica viene concordata con il paziente ed eventualmente la seduta più lunga può essere suddivisa in due appuntamenti.
Materiali per Otturazioni: Compositi Estetici vs Amalgama Tossica
Una domanda frequente riguarda i materiali utilizzati per le otturazioni. È importante chiarire che presso lo Studio Resta di Gioia del Colle utilizziamo esclusivamente compositi estetici di ultima generazione e non usiamo amalgama dentaria, che consideriamo tossica e obsoleta. Nel nostro studio non è mai stata utilizzata!
Compositi: Il Gold Standard Moderno
I compositi dentali sono materiali biocompatibili estetici costituiti da:
Matrice organica (20-30% in volume): Resine metacriliche (Bis-GMA, UDMA, TEGDMA) che conferiscono plasticità e lavorabilità. Contengono anche fotoiniziatori (canforochinone) che, attivati dalla luce blu, innescano la reazione di polimerizzazione.
Fase inorganica (70-80% in volume): Particelle di riempitivo ceramico (vetri di silice, quarzo, zirconio) di dimensioni nanometriche (5-100 nanometri) o ibride (0,04-3 micrometri) che conferiscono:
- Resistenza meccanica alle forze masticatorie
- Resistenza all’abrasione e all’usura
- Radiopacità (visibilità alle radiografie)
- Proprietà ottiche (opalescenza, traslucenza) che mimano lo smalto naturale
Vantaggi dei Compositi
Estetica eccellente: Disponibili in decine di tonalità che replicano fedelmente colore, opalescenza e traslucenza dei denti naturali. L’otturazione risulta completamente invisibile, ideale per settori anteriori estetici ma anche per posteriori.
Biocompatibilità: Non rilasciano sostanze tossiche, non causano allergie (tranne rarissimi casi di allergia alle resine metacriliche), ben tollerati dai tessuti orali e dall’organismo.
Adesione chimica: Si legano al dente senza necessità di preparazioni cavitarie ritentive invasive. Questo permette approcci minimamente invasivi che conservano tessuto sano.
Versatilità: Utilizzabili per carie di qualsiasi dimensione e localizzazione, sia anteriori che posteriori, per ricostruzioni estetiche, chiusura di diastemi, mascheramento di discromie.
Proprietà meccaniche adeguate: I compositi ibridi e nanoriempiti moderni hanno resistenza alla compressione (300-400 MPa), resistenza flessionale (80-120 MPa) e modulo elastico simile alla dentina, che li rende adatti anche ai molari sottoposti a forze masticatorie intense.
Durata dei Compositi
Con corretta tecnica esecutiva (uso della diga, adesione ottimale, stratificazione accurata) e adeguata manutenzione da parte del paziente (igiene, controlli), le otturazioni in composito hanno durata media di tantissimi anni.
Amalgama Dentaria: Perché Non la Usiamo
 L’amalgama dentaria è una lega metallica composta da mercurio (50%), argento (35%), stagno (9%), rame (6%), zinco (2%). È stato il materiale da otturazione più utilizzato per oltre 150 anni, ma oggi è considerato obsoleto e problematico.
L’amalgama dentaria è una lega metallica composta da mercurio (50%), argento (35%), stagno (9%), rame (6%), zinco (2%). È stato il materiale da otturazione più utilizzato per oltre 150 anni, ma oggi è considerato obsoleto e problematico.
Un’otturazione in amalgama contiene mediamente 440 mg di mercurio. Questo mercurio non rimane stabile ma viene continuamente rilasciato nel cavo orale per:
- Corrosione elettrochimica: la presenza di saliva (elettrolita) e altri metalli crea correnti galvaniche
- Abrasione meccanica durante la masticazione
- Evaporazione a temperatura corporea, accentuata da cibi caldi
Acidi alimentari, bevande gassate, cibi salati accelerano la disgregazione.
Il mercurio rilasciato viene:
- Inalato sotto forma di vapori e assorbito a livello polmonare (80% di assorbimento)
- Ingerito con la saliva e assorbito a livello gastrointestinale (7-10% di assorbimento)
- Assorbito direttamente dalle mucose orali
Una volta nell’organismo, il mercurio si accumula in vari tessuti, attraversa la barriera emato-encefalica e placentare, e può causare:
- Neurotossicità: danni al sistema nervoso centrale e periferico, malattie neurodegenerative
- Tossicità cellulare: danni ossidativi a membrane cellulari, DNA, proteine
- Immunotossicità: alterazioni del sistema immunitario, malattie autoimmuni
- Danni endocrini: interferenza con ormoni tiroidei e sessuali
- Rischi riproduttivi: alterata fertilità, danni embrionali e fetali
Anche se la comunità scientifica è divisa sui livelli di rischio (alcuni sostengono che le quantità rilasciate siano sotto la soglia di tossicità), il principio di precauzione suggerisce di evitare l’esposizione non necessaria a sostanze potenzialmente tossiche, soprattutto quando esistono alternative sicure ed efficaci.
Altri Svantaggi dell’Amalgama
Estetica pessima: Colore grigio-nero che rovina l’estetica del sorriso, si nota immediatamente.
Non adesiva: Richiede preparazioni cavitarie ritentive invasive che sacrificano tessuto sano per creare sottosquadri meccanici.
Espansione nel tempo: L’amalgama si espande lentamente causando microfratture dello smalto residuo e, a lungo termine, fratture cuspidali catastrofiche.
Corrosione: Rilascia prodotti di corrosione che pigmentano la dentina residua di grigio-nero.
Conduttività termica: Trasmette gli stimoli termici causando sensibilità.
Per tutti questi motivi, l’amalgama va rimossa e sostituita con otturazioni estetiche in composito, seguendo protocolli di rimozione protetta che minimizzano l’esposizione del paziente ai vapori di mercurio durante la fresatura.
La Diga di Gomma: Strumento Fondamentale per Otturazioni Durature

La diga di gomma è il singolo presidio più importante per garantire il successo a lungo termine di un’otturazione. Nonostante questo, molti dentisti continuano a non utilizzarla routinariamente, compromettendo la qualità dei loro lavori.
Cos’è la Diga di Gomma
È un foglio quadrato di lattice (o materiale latex-free per allergici) di circa 15×15 cm, disponibile in vari colori e spessori. Si praticano uno o più fori nel foglio attraverso i quali vengono fatti passare i denti da trattare. Il foglio viene tenuto teso davanti al viso del paziente da un archetto metallico, mentre un gancetto di metallo si ancora a un dente creando un sigillo periferico impermeabile. Il risultato è l’isolamento completo del campo operatorio dal resto del cavo orale.
Perché è Assolutamente Necessaria
Campo asciutto indispensabile per l’adesione: I sistemi adesivi che legano il composito al dente non funzionano in presenza di umidità. Anche micro-quantità di saliva, sangue o fluidi gengivali compromettono irreversibilmente l’adesione. Senza diga, l’otturazione si stacca precocemente (entro 1-3 anni).
Prevenzione contaminazione batterica: Durante la rimozione della carie, la cavità viene colonizzata da batteri salivari se non isolata. Questi batteri residui sotto l’otturazione causano carie secondaria, sensibilità post-operatoria o pulpite.
Utilizzo sicuro dei disinfettanti: Gli agenti disinfettanti efficaci (ipoclorito, clorexidina concentrata, acido fosforico) sono caustici per le mucose e tossici se ingeriti. Con la diga si possono usare in sicurezza senza rischi.
Protezione del paziente: Impedisce l’ingestione o inalazione accidentale di:
- Strumenti endodontici, frese, punte che potrebbero cadere in bocca
- Frammenti di vecchie otturazioni, amalgama, detriti
- Acqua di raffreddamento, spray
 Comfort per pazienti con riflesso faringeo sensibile: Molti pazienti non tollerano aspirasaliva, specchietti e strumenti nella parte posteriore della bocca a causa del riflesso del vomito. La diga permette di lavorare nella zona anteriore isolata senza dover continuamente introdurre aspiratori in fondo, migliorando drasticamente il comfort.
Comfort per pazienti con riflesso faringeo sensibile: Molti pazienti non tollerano aspirasaliva, specchietti e strumenti nella parte posteriore della bocca a causa del riflesso del vomito. La diga permette di lavorare nella zona anteriore isolata senza dover continuamente introdurre aspiratori in fondo, migliorando drasticamente il comfort.
Efficienza operativa: Con campo operatorio perfettamente asciutto, visibilità ottimale e assenza di lingua e guance che interferiscono, il dentista lavora più velocemente e con maggiore precisione.
Un’Otturazione Bianca Senza Diga Non Ha Senso
Come sottolineato nella pagina attuale dello Studio Resta: “Un’otturazione bianca senza diga di gomma non ha senso”. Questa affermazione è supportata da evidenze scientifiche: studi dimostrano che le otturazioni eseguite senza isolamento hanno tassi di fallimento 3-4 volte superiori rispetto a quelle eseguite con diga.
Presso lo Studio Resta di Gioia del Colle, l’utilizzo della diga di gomma è protocollo standard non derogabile per tutte le otturazioni, devitalizzazioni e restauri adesivi. Consideriamo questo presidio fondamentale per rispettare gli standard qualitativi che ci prefiggiamo.
Intarsi Dentali: Soluzione per Carie Estese
Quando la carie ha distrutto una porzione molto estesa del dente (oltre il 50% della corona), l’otturazione diretta in composito potrebbe non essere sufficiente per garantire resistenza meccanica adeguata e durata nel tempo. In questi casi la soluzione ottimale è l’intarsio dentale.
Cos’è un Intarsio
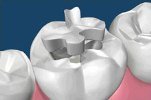 L’intarsio è un’otturazione indiretta, cioè un restauro in composito o ceramica che viene fabbricato in laboratorio odontotecnico a partire da un’impronta della cavità, e successivamente cementato in bocca dal dentista. È come un puzzle tridimensionale perfettamente adattato che ricostruisce la porzione di dente mancante.
L’intarsio è un’otturazione indiretta, cioè un restauro in composito o ceramica che viene fabbricato in laboratorio odontotecnico a partire da un’impronta della cavità, e successivamente cementato in bocca dal dentista. È come un puzzle tridimensionale perfettamente adattato che ricostruisce la porzione di dente mancante.
Quando è Indicato
- Carie molto estese che hanno distrutto una o più cuspidi del dente
- Denti devitalizzati indeboliti che necessitano di rinforzo
- Sostituzione di vecchie otturazioni in amalgama molto grandi
- Fratture cuspidali da trauma
Gli intarsi rappresentano l’evoluzione tecnologica delle otturazioni, un punto di incontro tra conservativa e protesi, ideali per salvare denti molto compromessi evitando corone complete.
Prevenzione della Carie: Le Regole d’Oro
La carie è una malattia largamente prevenibile. Presso lo Studio Resta di Gioia del Colle dedichiamo ampio spazio all’educazione dei pazienti sulle corrette abitudini preventive, perché prevenire è sempre meglio (e meno costoso) che curare.
Igiene Orale Domiciliare Efficace
Spazzolamento corretto: l’igiene domiciliare va effettuata almeno due volte al giorno (mattina dopo colazione, sera prima di dormire), idealmente dopo ogni pasto. Durata minima 2 minuti per sessione. Tecnica: movimento dalla gengiva verso il dente, inclinazione di 45°, piccoli movimenti circolari o verticali. Spazzolare tutte le superfici: esterne, interne, masticanti.
Spazzolino adeguato: Setole morbide o medie per non traumatizzare le gengive, testina piccola per raggiungere zone posteriori. Sostituire ogni 3 mesi o quando le setole si aprono. Lo spazzolino elettrico con testina rotante-oscillante può essere più efficace di quello manuale, soprattutto per chi ha scarsa manualità.
Dentifricio al fluoro: Utilizzare dentifricio contenente fluoro in quanto rinforza lo smalto e favorisce la remineralizzazione delle lesioni iniziali (white spot).
Pulizia interprossimale quotidiana: Il solo spazzolino non raggiunge le superfici tra i denti, dove si sviluppa il 30-40% delle carie. Utilizzare:
- Filo interdentale: una volta al giorno, la sera. Tecnica: avvolgere il filo attorno a ogni dente formando una C e muovere verticalmente.
- Scovolini interprossimali: per spazi più ampi, più efficaci del filo in alcuni casi. Dimensioni varie in base allo spazio.
Collutorio al fluoro: Risciacqui con collutorio fluorato (non alcolico) possono fornire protezione aggiuntiva, soprattutto per pazienti ad alto rischio. Non sostituisce spazzolamento e filo, ma è complementare.
Alimentazione Cario-Preventiva
Ridurre zuccheri semplici: Limitare frequenza e quantità di dolci, caramelle, cioccolato, biscotti, torte, bevande zuccherate (cola, aranciate, energy drink), succhi di frutta commerciali. Non è tanto la quantità totale giornaliera quanto la frequenza di assunzione il fattore critico: meglio mangiare tutti i dolci insieme che distribuirli nell’arco della giornata.
Evitare spuntini zuccherati tra i pasti: Ogni volta che si mangiano cibi zuccherati il pH orale scende sotto 5,5 per 20-40 minuti. Spuntini frequenti mantengono il pH costantemente acido (condizione cariogena). Limitare gli spuntini a 2-3 al giorno e scegliere alimenti non cariogeni.
Preferire snack “amici dei denti”: Verdure crude (carote, sedano, finocchi), frutta fresca poco acida (mele, pere), frutta secca (noci, mandorle), formaggi stagionati (parmigiano stimola salivazione e neutralizza acidi), yogurt naturale senza zucchero.
Evitare bevande acide: Bevande gassate, energy drink, succhi agrumati creano ambiente acido che erode lo smalto (erosione dentale) predisponendo alla carie.
Bere acqua: l’acqua aiuta a pulire i denti, stimola la salivazione e neutralizza gli acidi.
Masticare chewing-gum senza zucchero (con xilitolo): Dopo i pasti, per 15-20 minuti, stimola il flusso salivare che neutralizza gli acidi e favorisce la remineralizzazione. Lo xilitolo ha anche effetto antibatterico contro S. mutans.
Controlli Periodici dal Dentista
Visite ogni 6 mesi: Permettono di diagnosticare carie negli stadi iniziali quando il trattamento è minimamente invasivo, identificare zone a rischio (solchi profondi, otturazioni difettose), monitorare l’igiene orale e fornire consigli personalizzati.
Radiografie bite-wing annuali: Piccole radiografie che visualizzano le superfici interprossimali, rivelando carie invisibili alla semplice ispezione.
Igiene Professionale Periodica
Pulizia dei denti professionale ogni 6-12 mesi: Rimuove placca e tartaro (placca mineralizzata) che non possono essere eliminati con lo spazzolamento domiciliare. Il tartaro è ruvido e favorisce l’accumulo di nuova placca batterica.
Prevenzione Specifica per Categorie a Rischio
Bambini: Sigillature dei solchi, educazione alimentare, supervisione dello spazzolamento fino a 8-10 anni.
Adolescenti: Apparecchi ortodontici fissi aumentano il rischio carie. Igiene meticolosa, spazzolini ortodontici, controlli più frequenti.
Donne in gravidanza: Cambiamenti ormonali e nausee mattutine aumentano il rischio. Visite nel secondo trimestre, sciacqui con bicarbonato dopo vomito.
Anziani: Xerostomia da farmaci, recessioni gengivali con esposizione radicolare. Saliva artificiale, gel al fluoro, igiene interprossimale accurata.
Pazienti con patologie sistemiche: Diabetici, immunodepressi hanno rischio maggiore. Controlli più ravvicinati.
Sigillature dei Solchi: Prevenzione Efficace nei Bambini
 Le sigillature dei solchi rappresentano uno degli interventi preventivi più efficaci contro la carie nei bambini e adolescenti.
Le sigillature dei solchi rappresentano uno degli interventi preventivi più efficaci contro la carie nei bambini e adolescenti.
Cos’è la Sigillatura
È una procedura preventiva che consiste nell’applicazione di una resina fluida (sigillante) all’interno dei solchi profondi delle superfici masticanti dei molari e premolari permanenti. Il sigillante scorre all’interno dei solchi riempiendoli completamente e viene poi polimerizzato con lampada fotopolimerizzante, creando una barriera fisica che impedisce a batteri e residui alimentari di depositarsi nelle zone più profonde.
Mal di denti: cosa fare e cosa prendere
 Avere un mal di denti è uno di quegli eventi che non dimentichiamo mai. Il rimedio migliore è quello di recarsi immediatamente da un dentista. Se questo non è possibile si può ricorrere agli antidolorifici come l’ibuprofene
Avere un mal di denti è uno di quegli eventi che non dimentichiamo mai. Il rimedio migliore è quello di recarsi immediatamente da un dentista. Se questo non è possibile si può ricorrere agli antidolorifici come l’ibuprofene
(per es. OKI) o il paracetamolo (per es. Efferalgan). L’antibiotico in genere non è utile ma dipende da caso a caso.
Mal di denti: rimedi naturali
Esistono veramente pochi rimedi naturali per il mal di denti che sono da considerarsi temporanei in attesa di andare dal dentista. Ne elenchiamo alcuni:
Impacchi con ghiaccio
Se insieme al mal di denti vi è anche gonfiore un impacco di ghiaccio per 10 minuti (togliendolo per altri 10 minuti alternativamente) può dare sollievo riducendo il gonfiore e l’infiammazione.
Risciacqui con acqua e sale
In caso di gonfiore una soluzione di acqua calda con sale potrebbe dare un alleggerimento del dolore. Preparate un bicchiere con acqua tiepida e due cucchiai di sale. Tenete in bocca la soluzione per due tre minuti e poi sputate. Ripete più volte questa operazione.
Olio di chiodi di garofano
Il chiodo di garofano è uno dei rimedi casalinghi più usati per il mal di denti. Il suo effetto benefico è dovuto all’eugenolo in esso contenuto. Potrebbe sortire un effetto lenitivo se introdotto con un po’ di cotone o con un contagocce all’interno del foro (quando presente) lasciato dalla carie.
Paste da otturazione
Se il dolore si presenta solo duranti i pasti vuol dire che il cibo entra nella cavità e provoca fastidio. In tal caso è possibile chiudere il foro (se presente) lasciato dalla carie con dei materiali che vengono venduti in farmacia tipo Nocavity. Prima di inserire il materiale è opportuno rimuovere con uno stuzzicadenti eventuali residui di cibo.
Quanto costa curare una carie?
 La tariffa per la cura della carie è molto variabile in quanto dipende dall’estensione, dalla profondità e dal tipo di dente che è coinvolto. In tutti i modi il costo di un’otturazione bianca (stabile e duratura), usando la diga di gomma, può oscillare da 70 fino ad un massimo di 150 euro.
La tariffa per la cura della carie è molto variabile in quanto dipende dall’estensione, dalla profondità e dal tipo di dente che è coinvolto. In tutti i modi il costo di un’otturazione bianca (stabile e duratura), usando la diga di gomma, può oscillare da 70 fino ad un massimo di 150 euro.
FAQ – Domande Frequenti sulla cura della carie dentaria
Una carie può manifestarsi con diversi segnali visibili e sintomi soggettivi. I segni più comuni includono macchie scure o marroni sulla superficie del dente, aree biancastre opache (white spot) che indicano demineralizzazione iniziale dello smalto, cavità visibili o buchi nel dente percepibili con la lingua. Dal punto di vista sintomatico, le carie iniziali sono completamente asintomatiche, ma quando raggiungono la dentina compaiono sensibilità al freddo, al caldo, ai cibi dolci o acidi, dolore durante la masticazione, sensazione che il cibo si incastri sempre nello stesso punto. Per questo i controlli semestrali presso lo Studio Resta di Gioia del Colle sono fondamentali per la diagnosi precoce.
Il costo per curare una carie varia significativamente in base a diversi fattori. Le variabili principali includono: la dimensione e profondità della carie (una carie superficiale piccola costa meno di una estesa profonda), la localizzazione (denti anteriori estetici vs molari posteriori), il numero di superfici coinvolte (una cavità che interessa una sola superficie costa meno di una che ne coinvolge tre o quattro). Il costo della cura di una carie può oscillare da 70 a 150 euro. Presso lo Studio Resta di Gioia del Colle, nell'area di Bari, forniamo preventivi dettagliati e trasparenti durante la prima visita; diamo ai nostri pazienti la possibilità di pagare, in caso di carie multiple, a rate mensili senza neanche la necessità di effettuare finanziamenti con società finanziarie.
La cura della carie non è dolorosa in quanto viene fatta sempre in anestesia locale. Un tempo si cercava di curare la carie, soprattutto quella superficiale, senza praticare l’anestesia ma oggi questo non viene più fatto dai dentisti più aggiornati in quanto, per evitare di provocare dolore al paziente, è molto alto il rischio di non rimuovere il tessuto dentale infetto. Il tessuto carioso non rimosso porta al fallimento della cura nel giro di poco tempo in quanto la carie tende a ripresentarsi (carie sotto otturazione).
Un dente devitalizzato può cariarsi di nuovo? La risposta è sì. Quello che cambia rispetto ad un dente vitale è che in caso di carie non si avverte dolore è quindi la parte di dente interessata da processo carioso potrebbe essere molto più estesa e più profonda (carie sotto gengivale – carie senza dolore) .
La velocità di progressione di una carie varia in base a molteplici fattori, ma in media, una carie superficiale dello smalto impiega 1-3 anni per raggiungere la dentina, ma in condizioni sfavorevoli (scarsa igiene orale, dieta ricca di zuccheri, ridotta salivazione, età pediatrica) può progredire in pochi mesi.
Sì, una carie non curata può portare alla perdita completa del dente. L'evoluzione di una carie trascurata segue un percorso progressivo ben definito: inizialmente la carie distrugge smalto e dentina creando una cavità sempre più profonda. Quando raggiunge la polpa dentale (nervo), si sviluppa pulpite con dolore intenso insopportabile. Se non si interviene con la devitalizzazione, la polpa va in necrosi (muore) e il dolore acuto può cessare temporaneamente, dando l'illusione ingannevole che il problema si sia risolto. In realtà i batteri continuano a proliferare all'interno dei canali radicolari morti e l'infezione si propaga attraverso l'apice della radice nei tessuti circostanti, causando ascesso dentale acuto con gonfiore facciale, febbre, dolore estremo che può impedire di dormire, mangiare e lavorare. L'infezione cronica porta alla formazione di granulomi e cisti che distruggono progressivamente l'osso attorno alla radice. Contemporaneamente la carie continua a distruggere la corona del dente dall'interno verso l'esterno, fino a causare fratture della corona o delle radici. Quando la distruzione diventa troppo estesa, il dente non è più recuperabile e l'estrazione diventa inevitabile.
Con corretta tecnica eseguita con la diga di gomma e adeguata manutenzione da parte del paziente, le otturazioni in composito hanno una durata molto lunga anche tutta la vita. Se invece l'otturazione viene eseguita senza l'uso della diga di gomma la sua durata sarà molto breve.
Le otturazioni in amalgama contengono mercurio al 50%, metallo pesante neurotossico che viene continuamente rilasciato nel cavo orale per corrosione elettrochimica, abrasione meccanica durante la masticazione ed evaporazione a temperatura corporea. Pertanto secondo noi le otturazioni in amalgama VANNO SOSTITUITE.
Presso lo Studio Resta di Gioia del Colle non utilizziamo amalgama, considerandola tossica e obsoleta. Rimuoviamo e sostituiamo le vecchie otturazioni in amalgama con restauri estetici in composito biocompatibile, seguendo protocolli di rimozione protetta specifici.
La diga di gomma (rubber dam in inglese) è un foglio di lattice che isola completamente il dente da trattare dal resto della cavità orale, creando un campo operatorio sterile e perfettamente asciutto. Rappresenta il singolo presidio più importante per garantire il successo a lungo termine di un'otturazione, ma purtroppo molti dentisti continuano a non utilizzarla routinariamente, compromettendo la qualità dei loro lavori. Un'otturazione bianca senza diga di gomma non ha senso". Studi dimostrano che le otturazioni eseguite senza isolamento hanno tassi di fallimento 3-4 volte superiori. Presso lo Studio Resta di Gioia del Colle, l'utilizzo della diga è protocollo standard non derogabile per tutte le otturazioni.
La carie è una malattia largamente prevenibile attraverso corrette abitudini quotidiane e controlli professionali. Le strategie preventive fondamentali includono: igiene orale domiciliare efficace e pulizia interprossimale quotidiana con filo interdentale o scovolini per rimuovere placca dalle superfici tra i denti dove si sviluppa il 30-40% delle carie. Anche l’'alimentazione gioca un ruolo cruciale. E’ indispensabile ridurre frequenza e quantità di zuccheri semplici. I controlli odontoiatrici semestrali presso lo Studio Resta di Gioia del Colle permettono di diagnosticare carie negli stadi iniziali quando il trattamento è minimamente invasivo, identificare zone a rischio e ricevere consigli personalizzati. L'igiene professionale ogni 6-12 mesi rimuove placca e tartaro che non possono essere eliminati con lo spazzolamento domiciliare.
Le sigillature dei solchi sono un intervento preventivo estremamente efficace che consiste nell'applicazione di una resina fluida all'interno dei solchi profondi delle superfici masticanti dei molari e premolari permanenti. Il sigillante scorre all'interno dei solchi riempiendoli completamente e viene fotopolimerizzato, creando una barriera fisica che impedisce a batteri e residui alimentari di depositarsi nelle zone più profonde. Presso lo Studio Resta di Gioia del Colle eseguiamo sigillature preventive come parte del programma di odontoiatria pediatrica.
Argomenti correlati
Se vuoi curare le carie presso i nostri studi contattaci per un appuntamento o per ulteriori informazioni ad uno dei seguenti recapiti telefonici
+39 080.3483891 | +39 320.7513223
Oppure compila gentilmente i campi qui sotto, in modo da avere le necessarie informazioni per contattarti nel più breve tempo possibile e fissare il tuo appuntamento con il nostro studio. Nel corpo del messaggio, se vuoi, specifica il tuo problema e le eventuali richieste terapeutiche. Grazie.
Indice
Dicono di noi
Testimonianze